【www.zhangdahai.com--其他范文】
芦 浩, 王 鹏, 王智勇, 王仁伟, 王文革
(1.山西省临汾市中心医院骨科, 山西 临汾 041000 2.山西医科大学第二医院骨科, 山西 太原 030001)
膝骨性关节炎(Knee osteoarthritis,KOA)是一种骨科临床常见的退行性疾病,多发于中老年人,近年来随着人口老龄化进程,KOA的发病率逐年上升,据统计我国60岁以上的KOA发病率高达50%以上[1]。KOA患者主要表现为膝关节僵硬钝痛,活动受限,造成患者日常活动不便,多因关节局部收到多度压迫引起机械应力失衡,导致关节面破坏,膝关节自身解剖结构和下肢力线的作用下,整个关节承受的负荷主要通过内侧间室传导,因此KOA以内侧单间室病变多见[2]。关节置换术是治疗KOA较成熟和有效的手段之一,全膝关节置换术(Total knee arthroplasty,TKA)作为较早应用于KOA的手术方式,其手术方案成熟,疗效显著,在临床广泛使用,但TKA易造成较大创口,损伤其他健康组织,对单间室KOA采用该手术方法存在争议,近年来随着手术技术的不断探索更新,单髁置换术(Unicompartmental knee arthroplasty,UKA)逐渐被应用于临床,相对于TKA其优势在于能够针对单间室病变进行假体置换,能够更多的保留关节中的健康组织,创面较小,有利于术后恢复[3,4]。为证实哪种手术方式更有利于内侧单间室KOA患者,本研究选取了104例内侧单间室KOA患者进行回顾性分析,探讨TKA与UKA对内侧单间室KOA患者术中情况和术后恢复的影响。
1.1临床资料:本研究收集2020年3月至2021年6月在我院骨科行膝关节置换术的内侧单间室KOA患者104例,根据手术方式分为UKA组(n=51)、TKA组(n=53)。入组患者有男性45例,女性59例,患者年龄为46~79岁,其中左膝病变患者49例,右膝病变患者55例,统计分析示两组患者的基本情况(见表1)差异不明显(P>0.05)。

表1 两组患者的一般资料比较
纳入标准:参考《骨关节炎诊疗指南》对KOA的诊断依据[5]。①X线检查可见骨性关节炎的病变特征(见图1),为膝关节内侧单间室病变;
②膝关节附属韧带完好;
③膝关节屈曲活动受限(<15度),伴有过伸过屈痛;
④经过保守治疗无效的患者。排除标准:①膝关节有多个间室病变者;
②需要长期剧烈运动的患者;
③合并其他关节炎症的患者;
④凝血功能障碍的患者。

图1 内侧单间室膝骨关节炎的X线表现注:图A为患者术前左膝正位X线片;
图B为患者术前左膝侧位X线
1.2方法:TKA组患者行全膝关节置换术,患者行常规手术前准备,从膝关节前方纵行切口,长度约16cm,逐层切开皮下组织,暴露髌骨,沿髌骨内缘约0.5cm处切开关节囊,去除周围坏死组织和异常增生,膝关节伸直将髌骨外翻,此时屈膝,切除前交叉韧带、半月板,以及关节周围增生的骨赘,松解关节韧带,通过髓外定位进行胫骨截骨,插入髓内定位杆,安装截骨导向器进行股骨截骨,截骨后测试伸直间隙平衡,下肢力线良好,选择贴合的股骨和胫骨假体试模,清洁关节腔,调配骨水泥将胫骨、股骨假体分别贴合固定到相应的骨截面。清除周围的赘生组织并修整关节面,清洁整理关节腔,缝合伤口,包扎止血。UKA组患者行单髁关节置换术,患者膝关节屈曲,从髌骨内侧缘开口约10cm,切开关节囊,剔除周边坏死滑膜和软骨组织,保留前后交叉韧带、外侧半月板和冠状韧带,胫骨进行髓外定位于磨损最严重的下方3mm处截骨,股骨髁间窝内侧插入髓内定位杆进行定位,截取股骨后方髁部,选择尺寸合适的假体,调配骨水泥进行安装固定,测试关节间隙保证关节活动平衡,检测完毕后做术后清理缝合。术后患者行X线片检查,见图2,两组患者均行常规术后护理,保持良好的康复锻炼。术后随访12个月。

图2 患者膝关节置换术后的X线表现注:图A为患者单髁关节置换术后的正位X线片;
图B为患者全膝关节置换术后的正位X线片
1.3观察指标:①围手术期指标:记录两组患者术中出血量、手术时间以及自主屈膝至90度所用时间,血常规检测术前和术后3d血红蛋白(Hemoglobin,Hb)水平,计算出血红蛋白差值。②关节活动度(Range of motion,ROM):用中立位零度法[6]记录手术前和术后6、12个月的关节活动范围,中立位记为0度作为起点,膝关节屈曲范围为0度~130度。③膝关节功能评分:手术前和术后6、12个月对患者进行美国特种外科医院膝关节评分(hospital for special surgery knee score,HSS)[7]。HSS评分系统是对患者关节置换术后疼痛、功能、活动度、稳定性、屈膝畸形、肌力等7个项目进行评分,各项目分数之和为最终评分,满分为100分,根据分数进行分级:优(≥85分)、良(70~84分)、一般(60~69分)、差(<60分)。④分析膝关节下肢力线:术前及术后随访行下肢X线片检查,测量并比较手术前后的下肢力线(髋膝踝角、胫股角)情况。髋膝踝角:连接股骨头、膝关节、踝关节三个部位的中心点所构成的夹角;
胫股角:胫骨和股股所在轴线在膝关节中心为交点构成的向外侧的夹角。⑤术后并发症:术后复查X线片,观察有无术后感染、静脉血栓形成等,并对两组并发症出现的时间做生存分析。
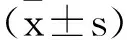
2.1两组围手术期指标比较:表2结果显示,与TKA组相比,UKA组手术时间、自主屈膝90度所用时间更短,术中出血量更少,术后3d血红蛋白下降量较少,两组差异明显(P<0.01)。

表2 两组患者围手术期指标
2.2两组患者手术前后膝关节活动度变化情况:手术前两组患者ROM值没有明显差异(P>0.05),患者手术前后ROM值的组间效应、时间点效应和交互差异作用均有统计学意义(P<0.05)。手术前两组患者ROM值没有明显差异(P>0.05),术后6个月、12个月ROM值较术前明显增加(P<0.01),且UKA组明显高于TKA组(P<0.01),数据如表3所示。

表3 两组患者手术前后膝关节活动度变化度)
2.3两组患者手术前后HSS评分比较:如表4所示,手术前两组HSS评分无明显差异(P>0.05),患者手术前后HSS评分的交互差异不明显作用无统计学意义(P>0.05),组间和时间点差异明显有统计学意义(P<0.05)。手术前两组HSS评分无明显差异(P>0.05),术后6个月、12个月HSS评分较术前明显升高(P<0.01),术后6个月UKA组HSS分数明显高于TKA组(P<0.05),术后12个月两组间差异不明显(P>0.05)。

表4 两组患者手术前后HSS评分分)
2.4两组手术前后下肢力线分析:术后两组患者的髋膝踝角较术前增大(P<0.01),胫股角较术前减小(P<0.01),下肢力线得到矫正,两组间髋膝踝角和胫股角差异不显(P>0.05),见表5。

表5 两组患者手术前后下肢力线情况度)
2.5比较两组患者术后并发症发生情况:如表6所示,UKA组、TKA组术后并发症的发生率分别为3.92%、18.87%,UKA组并发症发生情况明显低于TKA组(P<0.05)。对两组并发症发生情况行Kaplan-Meier生存分析(见图3)结果显示UKA组的并发症发生率明显低于TKA组(log-rank χ2=5.115,P=0.024)。

表6 两组患者术后并发症情况n(%)

图3 两组患者并发症发生时间的生存曲线
膝关节骨性关节炎的发生与自身膝关节结构密切相关,人体膝关节共有3个间室组成,因自身结构和下肢力线的影响,使内侧间室常承受较大负荷,是膝关节最易受累的部位,因此KOA患者多数以内侧间室病变为主。TKA和UKA是治疗KOA的常用治疗手段,TKA是治疗KOA最为成熟的手段之一,手术技术成熟,操作简单,能够很好的恢复膝关节功能,但这种手术方法对关节韧带的破坏较大,组织创伤大,导致患者术后恢复较慢,TKA是否适用于单间室KOA患者还需进一步研究。近年来UKA手术逐渐应用于内侧单间室KOA,相较于TKA其手术创伤小,术后恢复快,更加符合微创理念[8]。
本研究结果中,与TKA组相比,UKA组手术时间更短,研究中排除了术者手法经验的影响,导致两组手术时间的差异可能与两种手术方式的操作流程、复杂程度有关,UKA仅对单间室进行截骨置换,降低了操作难度,对周围软组织的松解少,节省了手术时间。UKA组自主屈膝90度所用时间更短,这与UKA组手术对自身组织破坏少有关,使得本体感觉良好,能够更好的进行膝关节屈曲运动。UKA组相对于TKA组术中出血量和术后Hb下降量较少,说明UKA手术创伤小,对关节正常组织破坏少,减少了术中出血。杨天翔等[9]比较了UKA和TKA两种方法治疗单间室KOA的围手术期参数,以及术后并发症情况,与本研究结果取得一致效果。ROM评分量表通过膝关节活动度的评估来判断膝关节恢复情况,能够直观的反映手术效果。HSS评分常被用来评价术后膝关节功能,通过观察记录患者的膝关节情况以及各种相应关节活动来评估膝关节的功能情况。本研究结果可以看出,术后6个月、12个月两组ROM、HSS评分较术前均有增加,证实两种手术方式都有较明显的治疗效果,UKA组的ROM、HSS评分明显高于TKA组,这与周晓强等[10]的研究结果一致。说明UKA更有利于术后关节活动度和膝关节功能恢复,远期预后更好,UKA对仅针对内侧间室进行关节切除置换,保留了前后交叉韧带和外侧半月板,对关节稳定性破坏度降低,因而更能增加关节活动度,促进关节功能的恢复。本研究中UKA组并发症发生情况明显少于TKA组,这可能是UKA手术保留了正常间室组织,对关节面造成的创伤小,有利于术后恢复,减少术后并发症的发生。
下肢力线是衡量关节置换术成功与否的关键,力线不良容易导致关节受力失衡,缩短假体使用时间,影响关节术后恢复,增加术后并发症的发生。本研究中,手术后两组患者的髋膝踝角增大,胫股角减小,下肢力线得到矫正,两组间矫正角度无明显差异。证实TKA和UKA两种手术方法对下肢力线矫正良好,对内侧间室病变的KOA患者的膝内翻畸形有很好的改善作用,角度合适的下肢力线能够减轻受累关节软骨面的磨损,有利于延长假体使用年限,同时避免膝外翻,减少后期翻修率,对关节后期恢复和假体维护意义重大。
综上所述,针对内侧单间室KOA患者行单髁关节置换术,相比于全膝关节置换术,手术所需时间、自主屈膝90度所用时间更短,术中出血量更少,术后膝关节活动度、关节功能恢复情况更好,术后并发症较少,因此单髁关节置换术值得临床推广使用。
猜你喜欢单间力线活动度Oxford单髁置换术治疗膝关节内侧单间室病变学习曲线早期病例的短期疗效中华骨与关节外科杂志(2022年1期)2022-08-31不同力线位置高位截骨术治疗KOA的临床疗效研究*重庆医学(2022年11期)2022-06-20NLR、C3、C4、CRP评估系统性红斑狼疮疾病活动度的比较分析现代临床医学(2021年5期)2021-11-02内侧固定平台单髁置换术后的冠状面下肢力线是翻修的影响因素实用骨科杂志(2020年12期)2020-12-24能量多普勒评价类风湿关节炎疾病活动度的价值武警医学(2018年10期)2018-11-06尼采的哲学实践文物鉴定与鉴赏(2018年23期)2018-01-07牛津单髁置换术与全膝关节置换术治疗膝内侧单间室骨关节炎的近期疗效对比研究中华骨与关节外科杂志(2016年6期)2016-05-17足过度旋前对人体力线的影响及治疗方法①中国康复理论与实践(2016年1期)2016-01-29单髁膝关节置换治疗单间室膝关节骨关节炎(附8例报告)淮海医药(2015年1期)2016-01-12术前膝关节活动度对TKA术后关节功能的影响河南医学研究(2014年2期)2014-02-27本文来源:http://www.zhangdahai.com/shiyongfanwen/qitafanwen/2023/0920/657217.html