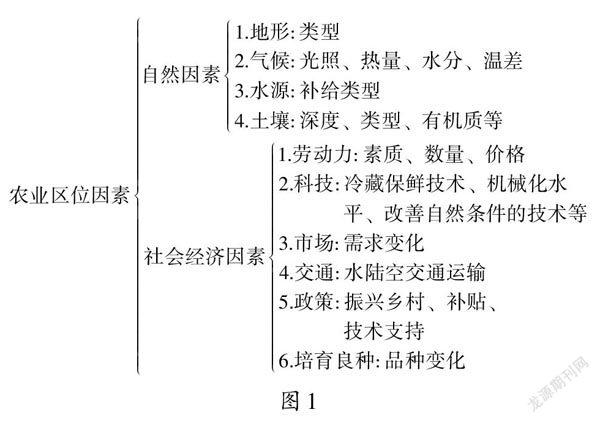
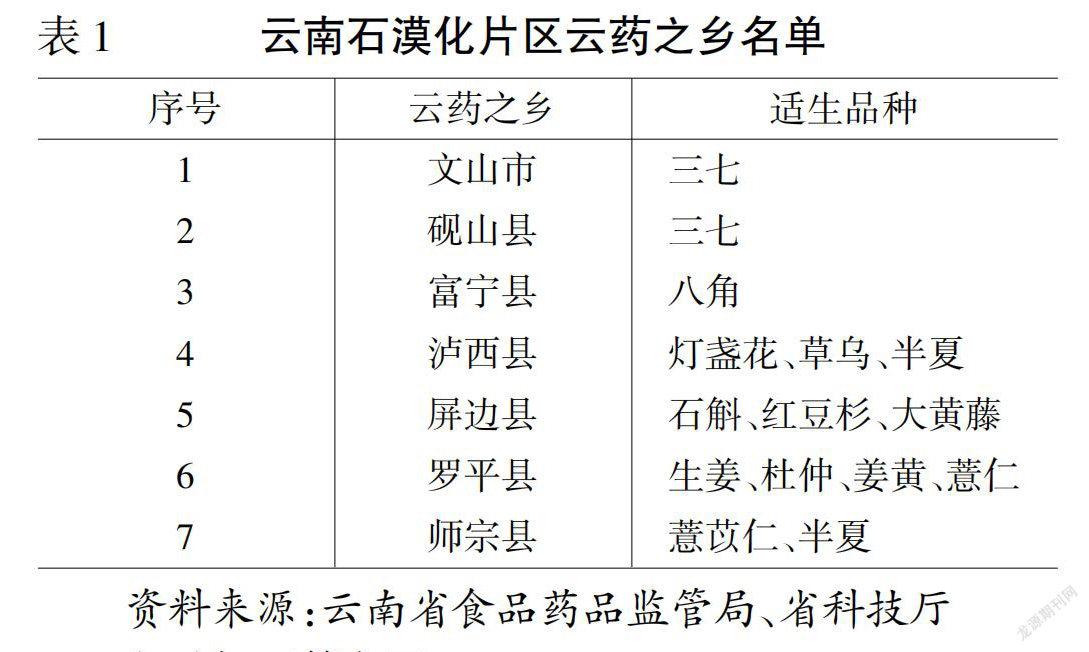
【www.zhangdahai.com--其他范文】
 方案为BEP(博来霉素、依托泊苷、顺铂)和PVB方案(长春新碱、博来霉素或平阳霉素)。经查阅纸质及电子病历和电话随访,患者1、3、5、10年生存率分比为100%、96.5%、89.5%、77.2%。
方案为BEP(博来霉素、依托泊苷、顺铂)和PVB方案(长春新碱、博来霉素或平阳霉素)。经查阅纸质及电子病历和电话随访,患者1、3、5、10年生存率分比为100%、96.5%、89.5%、77.2%。
3 讨论
睾丸畸胎瘤临床相对少见,占男性肿瘤的1%~1.5%[1],在WHO分类中分为成熟性、未成熟性和伴体细胞型恶性变的畸胎瘤[2]。临床上,睾丸成熟性畸胎瘤少见,本研究中仅6例,占10.5%,多以未成熟性肿瘤为主,而伴体细胞型恶性变的畸胎瘤更为罕见,与文献[3]报道一致。
3.1 临床特征
睾丸畸胎瘤以青春期前多见(≤14岁),较卵巢畸胎瘤患者年轻(21~40岁多见)[4]。临床上患者主要表现为睾丸无痛性肿大及阴囊内肿块,部分患者可因肿物破裂、扭转呈急腹症表现,少数患者伴有恶心、呕吐及腹泻等消化道症状。双侧睾丸发病率无明显差异。
3.2 影像学检查
高频超声检查是临床首选辅助检查睾丸病变的手段,能为睾丸畸胎瘤的诊断和鉴别诊断提供一定的价值。畸胎瘤内因存在骨、软骨或钙化成分而产生强回声灶,不成熟组织和非钙化的纤维组织产生声衰减,陈旧性出血灶和坏死出现弱回声灶[5]。因此在多普勒声像图上,部分病灶表现为睾丸内低至中等回声区,内部探及大小不等的液性暗区,且肿块中均探及强回声点或强回声斑,后方伴声影,彩色多普勒血流显像显示少量血流信号[6]。典型良性畸胎瘤是由脂肪、毛发和液体等成分混合而成的密度不均匀的囊实性肿块影,囊壁厚薄不等,可有弧形钙化,囊内脂肪成分CT值呈负值,而CT怀疑恶变的征象是肿块与周围组织边界消失,向周围浸润。因此,影像学检查可辅助临床医师判断肿瘤发生部位并初步了解病变性质。
3.3 实验室检查
对于临床及影像学检查高度怀疑睾丸未成熟畸胎瘤或合并其他生殖细胞肿瘤的患者均应进行血清肿瘤标志物检查,包括AFP、CEA、β-hCG和NSE,部分患者可显示一项或几项升高。AFP对睾丸卵黄囊瘤或合并卵黄囊瘤瘤的畸胎瘤有较高的的特异性,并且可以作为该类肿瘤的治疗后检测指标[7]。血清NSE对不成熟畸胎瘤的诊断有提示价值,但其他肿瘤也可以出现该标志物升高,故意义不大。
3.4 病理特征
睾丸畸胎瘤的确诊需术后病理。大体观察肿物圆形或不规则,直径1.5~14.5 cm,成熟性畸胎瘤切面囊实性且以囊性为主,囊内含大量皮脂、毛发及骨骼,部分病例可见头节和牙齿。未成熟性畸胎瘤以实性为主,多呈灰白或灰黄色,可见出现及坏死、钙化。日常外检时,如发现灰白或灰色质软区域时应广泛取材,因该处多提示可能存在不成熟神经成分。组织学观察,成熟性畸胎瘤可见成熟的三个胚层结构,未成熟畸胎瘤部分主要为未成熟神经组织或伴有少量未成熟软骨组成,多为小圆形神经母细胞,可见神经上皮形成的菊形团、神经毡或神经管形成,混合不同比例的成熟组织,少数病例可见不成熟肝组织、小肠上皮或胚胎型肾组织。睾丸未成熟畸胎瘤可合并其他生殖细胞肿瘤,如卵黄囊瘤、胚胎性癌或绒毛膜癌,如本研究中,27例合并其他生殖细胞肿瘤。对于睾丸单纯性未成熟畸胎瘤恶性程度因不同成分的分化程度不同差异较大,因此准确进行病理分级尤为重要。目前,广泛应用Norris等[8]提出的分级标准:1级:1张切片中有少许未成熟神经上皮管组织灶,其量不超过一个低倍视野(×40);2级:1张切片中未成熟神经组织占1~3个低倍视野(×40);3级:大量的未成熟神经上皮组织,在任何1张切片中>3个低倍视野(×40)。因此,在日常外检病理医师取材尤为重要,对于较大肿物,建议每隔1cm切开,注意观察切面情况,并广泛取材,以免遗漏。
3.5 免疫标记物
当形态学诊断困难时免疫标记物可辅助诊断。不成熟神经组织NSE、NeuN、MAP-2、S-100、GFAP、NF、Syn可不同程度阳性,建议在临床外检中同时应用两种或以上标记物同时标记,Ki-67可显示肿瘤细胞增殖指数明显升高,当肿瘤中合并卵黄囊瘤时PanCK、AFP、PLAP可阳性,合并胚胎性癌时肿瘤细胞表达CD30,合并绒毛膜癌时β-hCG阳性。
3.6 鉴别诊断
睾丸成熟性畸胎瘤诊断较容易,而需要和不成熟畸胎瘤或合并其他生殖细胞肿瘤者的鉴别诊断主要为:(1)不成熟神经成分与淋巴细胞鉴别,肿瘤内常散在淋巴细胞等慢性炎细胞浸润,如出现菊形团、神经毡或神经管样结构时可明确为不成熟神经组织,当神经上皮数量少时,LCA和Syn、NSE、S-100有助于鉴别诊断;(2)未成熟畸胎瘤内出现腺样、乳头状结构时,需与腺癌鉴别,肿瘤细胞AFP和PLAP阳性支持卵黄囊瘤诊断,而明显异型、体积大、核仁突出的肿瘤细胞CD30阳性支持胚胎性癌的诊断:(3)伴有类癌成分的畸胎瘤:罕见,患者年龄较大(10~90岁),偶伴类癌综合征,肿瘤细胞形态同发生于肺的小细胞癌相似,易于畸胎瘤中的不成熟神经组织混淆,形态学特征结合免疫组化表达panCK和神经内分泌标记可以鉴别[9]。
3.7 治疗和预后
睾丸成熟性畸胎瘤单纯手术切除后预后良好。文献[10]报道,对于儿童及青少年任何级别的未成熟畸胎瘤,单纯手术切除绝大多数可治愈,对于复发病例可行术后辅助化疗或放疗。杨文萍等[11]报道儿童未成熟畸胎瘤的预后不同于成人;1岁以内的睾丸单纯性未成熟畸胎瘤,临床Ⅰ期,无论病理分级如何,不需要进行术后化疗,但应密切随访。未成熟畸胎瘤伴有灶状YST结构与复发有关,而睾丸混合型生殖细胞肿瘤的治疗和预后与病变的不同肿瘤成分有关[12]。
综上所述,睾丸畸胎瘤多见于青春期前男性,影像学检查可发现肿物并初步明确肿物性质,确诊需术后病理形态学,必要时免疫组化可辅助诊断,对于不同的患者选择不同的治疗方式可明显改善患者预后,甚至治愈。
参考文献
[1]李鸣,那彦群.泌尿生殖系肿瘤外科学[M].北京:人民卫生出版社,2011:329.
[2] Eble J N,Sauter G,Epstein J I.World Health 0rganization classification of tumours.Pathology and genetics of tumours of the Urinary System and Male Genital Organs[M].Iyon:IARC,2004:275.
[3] Michael H.Nongerm cell tumors arising in patients with testicular germ cell tumors[J].J Urol Pathol,1998,9(2):39-60.
[4]郭霞,祝珍,成如兰.卵巢畸胎瘤192例临床病理分析[J].中国实用医刊,2013,40(21):55-56.
[5]裴小青,刘隆忠,李安华,等.睾丸肿瘤的高频超声诊断[J].中国超声诊断杂志,2004,5 (11):845.
[6]黄磊,张弦,许崇永,等.睾丸畸胎瘤的CT和超声表现[J].中国医学影像学杂志,2007,15(4):313-315.
[7]陈晨,李俊东,黄鹤.肿瘤标志物检测对卵巢成熟、未成熟畸胎瘤的诊断价值[J].癌症,2008,27(1):92-95.
[8] Norris H J,Zirkin H J,Bensen W L.Immature (malignant) teratoma of the ovary:a clinical and pathologic study of 58 cases[J].Cancer,1976,37(5):2359-2372.
[9]朱皓雌,熊晓平.伴类癌成分的睾丸畸胎瘤一例[J].中华病理学杂志,2009,38 (1):62.
[10] Parkison C A,Hatcher H M,Earl H M,et al.Multidisciplinary management of malignant ovarian germ cell tumours[J].Gynecol Oncol,2011,121(3):625-636.
[11]杨文萍,邹音,黄传生.儿童未成熟畸胎瘤的临床病理与生物学行为分析[J].中华病理学杂志,2007,36(10):666-671.
[12]潘明安,李双明.睾丸混合型生殖细胞肿瘤79例临床病理分析[J].中国医师进修杂志,2011,34(21):33-35.
(收稿日期:2015-03-23) (编辑:程旭然)
本文来源:http://www.zhangdahai.com/shiyongfanwen/qitafanwen/2023/0401/578112.html