【www.zhangdahai.com--其他范文】
王丹,欧红芹,康海洋
随着人类饮食结构、生活习惯发生变化,糖尿病发病率呈升高趋势,成为一种众所周知的慢性病、多发病[1]。2型糖尿病(T2DM)是一种由多因素引起的全身代谢性疾病,主要以糖脂代谢紊乱为主,其发病机制包括环境因素、葡萄糖毒性、遗传因素、脂毒性等,胰岛素敏感性减低为T2DM发病机制要素之一[2-3]。血尿酸(SUA)为人体嘌呤代谢最终产物,尿酸排泄或嘌呤代谢异常可引起高尿酸血症[4]。有研究[5]显示,SUA参与糖尿病整个发病过程,伴有高胰岛素血症的糖尿病患者SUA水平偏高,机体糖脂代谢紊乱加重。关于尿酸与糖尿病关联性的研究多采用简单的胰岛素抵抗指数作为评价标准,本研究采用更为精确的稳态模型评估法计算胰岛素抵抗指数(HOMA-IR),评估SUA水平与初发2型糖尿病之间关联性,为2型糖尿病患者血糖水平控制提供参考依据。
1.1 一般资料 选取2020年12月—2021年9月蚌埠市第三人民医院初发2型糖尿病患者150例作为研究组,选取本院同期健康体检者90例作为对照组。研究组男81例,女69例;
年龄25~59(42.28±6.03)岁;
体质量指数(BMI)23.4~26.5(24.94±0.57)kg/m2。对照组男49例,女41例;
年龄23~58(41.83±6.54)岁;
BMI 23.4~26.7(24.90±0.55)kg/m2。2组受试者一般资料(性别、年龄、BMI)比较差异无统计学意义(P>0.05)。研究组患者根据SUA水平不同分为SUA正常组(男性237.9~356.9μmol/L,女性178.4~297.4μmol)、高SUA组(男性>356.9μmol/L,女性>297.4μmol)。
1.2 入选标准 (1)纳入标准:①研究组患者符合2型糖尿病诊断标准[6],初次发病;
②年龄<60岁;
③知情本研究并签署同意书。(2)排除标准:①入组前1周内曾服用影响SUA水平的药物;
②免疫系统疾病;
③血液系统疾病;
④伴有恶性肿瘤;
⑤入组前1周内患有急性疾病、创伤等应激性疾病;
⑥伴有严重感染;
⑦合并肝、肾功能损伤;
⑧孕妇或哺乳期者。
1.3 资料收集 记录研究对象身高、体质量,计算BMI,BMI=体质量(kg)/身高(m)2。禁食、禁饮10 h以上,次日凌晨检测空腹血浆葡萄糖(FPG)、空腹血浆胰岛素(FINS)、糖化血红蛋白(HbA1c)、低密度脂蛋白胆固醇(LDL-C)、总胆固醇(TC)、血清尿酸(SUA)。采用葡萄糖氧化酶法测定血糖,化学发光法测定血胰岛素,酶比色法测定血脂,尿酸酶-过氧化物酶法测定SUA,免疫比浊法测定HbA1c;
采用稳态模型评估法计算胰岛素抵抗指数(HOMA-IR),计算公式为HOMA-IR=FPG×FINS/22.5[7]。
1.4 观察指标 (1)比较2组入院时SUA水平、机体糖脂代谢指标及胰岛素抵抗指数。(2)比较不同SUA水平2型糖尿病患者机体糖脂代谢指标、胰岛素抵抗指数水平。(3)分析2型糖尿病患者SUA水平与机体糖脂代谢指标、胰岛素抵抗的相关性。(4)采取Logistic回归分析探讨机体糖脂代谢指标、胰岛素抵抗指数对SUA水平的影响。

2.1 2组受试者SUA水平、机体糖脂代谢指标及胰岛素抵抗指数比较 研究组患者SUA、FPG、FINS、HbA1c、HOMA-IR及LDL-C、TC水平高于对照组,差异具有统计学意义(P<0.05)。见表1。
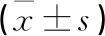
表1 2组受试者SUA水平、机体糖脂代谢指标及胰岛素抵抗指数比较
2.2 不同SUA水平的2型糖尿病患者机体糖脂代谢指标、胰岛素抵抗指数比较 根据SUA水平不同将研究组患者分为SUA正常组和高SUA组,高SUA组患者FPG、FINS、HbA1c、HOMA-IR及LDL-C、TC水平明显高于SUA正常组,差异具有统计学意义(P<0.05)。见表2。
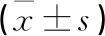
表2 不同SUA水平的2型糖尿病患者机体糖脂代谢指标、胰岛素抵抗指数比较
2.3 2型糖尿病患者SUA水平与机体糖脂代谢指标、胰岛素抵抗指数的相关性 经Spearman分析可知,SUA水平与FPG、FINS、HbA1c、HOMA-IR及LDL-C、TC存在正相关关系(P<0.05)。见表3。

表3 SUA水平与机体糖脂代谢指标、胰岛素抵抗指数的相关性
2.4 影响2型糖尿病患者SUA水平的多因素Logistic回归分析 以SUA水平是否正常为因变量,以FPG、FINS、HbA1c、HOMA-IR、LDL-C、TC水平为自变量纳入Logistic回归模型,结果显示,初发2型糖尿病患者SUA水平均受FPG、FINS、HbA1c、HOMA-IR、LDL-C、TC水平影响(P<0.05)。见表4。

表4 影响2型糖尿病患者SUA水平的多因素Logistic回归分析
2型糖尿病是多种代谢指标紊乱和激素分泌异常引发的临床综合征,包括炎症反应、氧化应激、免疫反应等在内的多种因素参与其发病,以胰岛β细胞分泌功能减低及胰岛素抵抗为主要机制[8-10]。2型糖尿病患者血糖水平长期未得到稳定控制,可造成炎症和氧化应激反应加剧,动脉血管内皮功能受损,诱导血栓形成,增加心脑血管事件发生风险,对2型糖尿病患者生命安全产生极大危害[11-13]。
有研究[14]发现,2型糖尿病合并高尿酸血症患者代谢综合征发病率较高,认为2型糖尿病与高尿酸血症存在着共同病理改变。本研究结果显示,研究组患者SUA、FPG、FINS、HbA1c、HOMA-IR及LDL-C、TC水平高于对照组,可见初发2型糖尿病患者SUA、FPG、FINS、HbA1c及LDL-C、TC水平呈高表达,HOMA-IR指数较高。尿酸在血液中主要以尿酸单钠盐的游离态形式存在,少量可经尿液排出,SUA为临床常用肾功能评价指标,在2型糖尿病患者中异常升高,可发展为高尿酸血症[15-16]。稳态模型评估法计算胰岛素抵抗指数(HOMA-IR)为评价全身胰岛素敏感性较为精确的方法,同金标准-葡萄糖钳夹技术相关性系数达0.73[17-18]。本研究对不同SUA水平患者机体糖脂代谢、胰岛素敏感性比较发现,高SUA组FPG、FINS、HbA1c、HOMA-IR及LDL-C、TC水平明显高于SUA正常组。SUA可抑制内皮细胞功能,降低一氧化氮生物活性,进而削弱胰岛素敏感性,SUA不仅受胰岛素抵抗水平影响,同时可反馈调节胰岛素抵抗水平。有研究[19]认为,血脂代谢异常与高尿酸血症的内在机制主要与糖酵解途径有关,TC、SUA、血糖三者之间代谢均需经糖酵解,糖尿病患者体内3-磷酸甘油醛脱氢酶活性下降,可导致TC、SUA合成增加。SUA水平升高同2型糖尿病发病关系较为密切,体内SUA水平升高反馈性地促进LDL-C氧化,加剧胰岛β细胞损伤,导致外周组织对胰岛素敏感性降低以及胰岛素分泌不足,加重机体糖脂代谢紊乱[20-21]。经Pearson分析可知,SUA水平与FPG、FINS、HbA1c、HOMA-IR、LDL-C、TC存在明显正相关关系,说明SUA水平增加时,机体糖脂代谢紊乱加重,胰岛素抵抗指数增加,即胰岛素敏感性降低,糖尿病的高胰岛素血症及高血糖状态加重。说明加强初发2型糖尿病患者SUA水平监测,有助于临床评估机体糖脂代谢情况及胰岛素敏感性。此外,经Logistic回归分析显示,初发2型糖尿病患者SUA水平受FPG、FINS、HbA1c、HOMA-IR、LDL-C、TC等糖脂代谢指标的影响,临床或可利用SUA与FPG、FINS、HbA1c、HOMA-IR、LDL-C、TC的正负反馈调节机制,通过控制SUA水平,改善机体糖脂代谢状态及增强胰岛素敏感性。
综上所述,初发2型糖尿病患者SUA水平与机体糖脂代谢、胰岛素抵抗具有一定关联性,也许可通过控制SUA水平,改善机体糖脂代谢及胰岛素敏感性,进而有效控制初发2型糖尿病患者病情进展。
猜你喜欢 糖脂抵抗敏感性 CT联合CA199、CA50检测用于胰腺癌诊断的敏感性与特异性探讨现代仪器与医疗(2022年4期)2022-10-08胆汁酸代谢与T2DM糖脂代谢紊乱的研究概述现代临床医学(2022年4期)2022-09-29计及需求敏感性的电动私家车充电站规划电气技术(2022年6期)2022-06-27Changes in Ribose,AGEs and Transketolase in Female GK Rat,a Type 2 Diabetic Model生物化学与生物物理进展(2022年5期)2022-05-23锻炼肌肉或有助于抵抗慢性炎症中老年保健(2021年5期)2021-08-24辣木叶水提取物减缓奥氮平诱导的小鼠糖脂代谢紊乱昆明医科大学学报(2021年4期)2021-07-23做好防护 抵抗新冠病毒小雪花·成长指南(2021年2期)2021-05-20老年2型糖尿病合并亚临床甲状腺功能减退患者糖脂代谢及骨密度特点老年医学研究(2021年6期)2021-03-09痤疮患者皮肤敏感性的临床分析与治疗现代临床医学(2021年1期)2021-01-26孕前BMI和孕期增重与孕晚期糖脂水平及不良妊娠结局的相关性探讨健康大视野(2020年22期)2020-11-30本文来源:http://www.zhangdahai.com/shiyongfanwen/qitafanwen/2023/0603/606586.html