【www.zhangdahai.com--其他范文】
尹 柯,巴文娟,陶俊利,申丽丽,张久权*
[1.重庆医科大学附属璧山医院(重庆市壁山区人民医院)放射科,重庆 402760;
2.重庆市沙坪坝区人民医院放射科,重庆 400030;
3.重庆大学附属肿瘤医院放射科,4.病理科,重庆 400030]
肺癌经典侵袭行为包括非贴壁生长、肌成纤维细胞基质浸润及侵犯血管或胸膜[1]。气道播散(spread through air spaces, STAS)系世界卫生组织于2015年提出的一种肺癌侵袭行为,为肺部肿瘤所独有,可致较差预后[1],与肺癌患者总生存期和无复发生存期显著相关[2-5],故可作为评估肺癌预后的指标。术前影像学准确预测STAS有助于优化治疗计划。虽然根据CT征象可评估肺癌STAS状态[6-7],但对于实性肺癌,其诊断价值甚微。影像组学对评估肺癌STAS状态具有一定价值[8-9],但可解释性欠佳。双能量CT(dual-energy CT, DECT)定量参数用于鉴别良、恶性肺结节[10]及预测肺癌分型及淋巴结转移[11-12]的价值已获肯定。本研究观察DECT定量参数术前预测实性肺腺癌STAS的价值。
1.1 一般资料 回顾性收集2021年1月—2021年6月重庆大学附属肿瘤医院52例经术后病理确诊的孤立性实性肺腺癌患者,男35例,女17例,年龄38~78岁,平均(57.5±10.0)岁;
28例T1N0M0期,12例T1N1~2M0期,8例T2N0M0期,4例T2N1~2M0期,术前DECT资料完整;
排除既往有肺部手术史、肺部病灶最大径<1 cm、>5 cm,或周围合并阻塞性肺炎、肺不张,检查前接受恶性肿瘤相关化学治疗及术后病理显示肿瘤含肠腺癌等其他成分者。
1.2 仪器与方法 采用Siemens Somatom Drive 2.5代双源CT机,双能量扫描模式采集胸部DECT, A球管管电压100 kV、管电流71 mAs,B球管管电压140 kV、管电流60 mAs,应用自动曝光控制(CARE Dose 4D),准直64×0.6 mm,转速0.28 s/r,层间距5.5 mm,层厚5.5 m;
完成平扫后,经尺静脉以2.5 ml/s流率注射碘化非离子对比剂(Ioversol,320 mgI/ml,江苏恒瑞药业,1.5 ml/kg体质量),以相同流率跟注30 ml生理盐水,采用团注追踪技术,设置降主动脉触发阈值为100 HU,延迟10 s采集动脉期图像,于动脉期扫描结束后25 s行静脉期扫描。
1.3 图像分析
1.3.1 CT表现 由2名具有10年以上胸部CT诊断经验的副主任医师以双盲法阅片,意见有分歧时经协商达成一致,观察病变最大径、周围不透明影、空气支气管征及胸膜凹陷征等CT表现。病灶周围不透明影指病灶周围存在不透明磨玻璃影,不同于部分实性肿瘤中代表肿瘤贴壁生长的边缘磨玻璃影[6]。
1.3.2 DECT定量参数 于Siemens Syngo.via后处理工作站重建动脉期、静脉期虚拟平扫图和碘图。2名医师分别于轴位碘图显示病灶最大层面肿瘤细胞存活区(即红~深红色区域)避开支气管及血管穿行区勾画ROI,获得病灶DECT定量参数;
对其测量结果的平均值进行分析,包括动脉期碘浓度(arterial phase iodine concentration, ICA)、静脉期碘浓度(venous phase IC, ICV)、标准化ICA(normalized ICA, NICA)、标准化ICV(normalized ICV, NICV),动、静脉期有效原子序数(ZA、ZV)和动、静脉期能谱曲线斜率(λA、λV);
NIC=IC/IC降主动脉,λ=(|CT40 keV-CT100 keV|)/(100-40),CT40 keV及CT100 keV分别为能量40 keV及100 keV时病灶CT值。
1.4 病理学检查 由1名具有16年以上病理学诊断经验的副主任医师评估病灶为STAS阳性或阴性,以及脉管、淋巴结侵犯状态。以微乳头状簇、实性巢或单个肿瘤细胞越过病灶边缘扩散至周围肺实质腔隙为STAS阳性[2]。
1.5 统计学分析 采用SPSS 20.0统计分析软件。以±s表示符合正态分布的计量资料,组间行独立样本t检验;
以中位数(上下四分位数)表示非正态分布的计量资料,行Mann-WhitneyU检验。采用组内相关系数(intra-class correlation coefficient, ICC)评估观察者间测量定量参数的一致性(ICC≥0.75为一致性强)。以χ2检验比较计数资料。针对差异有统计学意义的DECT定量参数绘制受试者工作特征(receiver operating characteristic, ROC)曲线,计算曲线下面积(area under the curve, AUC),评估DECT定量参数单独及联合预测实性肺腺癌STAS的效能,并将其纳入二元logistic回归分析,以向后有条件模式筛选肺腺癌STAS的独立预测因子。P<0.05为差异有统计学意义。
2.1 CT及病理学表现 52例实性肺腺癌中,25例STAS阳性、27例STAS阴性;
STAS阳性与阴性患者年龄、性别、病灶最大径、周围不透明影、空气支气管征及胸膜凹陷征差异均无统计学意义(P均>0.05),而脉管侵犯及淋巴结转移状态差异均有统计学意义(P均<0.05),见表1。

表1 52例孤立性实性肺腺癌患者一般资料及STAS阳性与STAS阴性病灶CT、病理学表现
2.2 DECT定量参数 2名医师测量ICA、NICA、ZA、λA、ICV、NICV、ZV及λV结果的一致性均强,ICC分别为0.86、0.86、0.88、0.78、0.88、0.86、0.90及0.79(P均<0.05)。STAS阳性与STAS阴性实性肺腺癌病灶之间,ICA、NICA及ICV差异均有统计学意义(P均<0.05),其余DECT定量参数差异均无统计学意义(P均>0.05)。见表2、图1。

图1 患者女,56岁,右下肺腺癌,STAS阳性 A.胸部增强动脉期轴位CT图示右肺下叶椭圆形病灶,边界清晰,无空气支气管征及胸膜凹陷征;
B.胸部增强动脉期轴位碘图示病灶ICA值为0.20 mg/ml,NICA为0.02;
C、D.病理图(HE,C为×10,D为×200)示病灶边缘外肺泡空间内见孤立的肿瘤细胞群

表2 52个实性肺腺癌STAS阳性与STAS阴性病灶DECT定量参数比较
2.3 DECT定量参数的诊断效能 ICA、NICA及ICV预测实性肺腺癌STAS的AUC分别为0.82、0.83及0.73,见表3及图2。二元logistic回归分析显示,ICA及NICA是实性肺腺癌STAS的独立预测因素(P均<0.05),其预测概率P=ex/(1+ex);
其中e为自然对数,X=5.41+(-3.54×ICA)+(-8.84×NICA),见表4。ICA联合NICA预测实性肺腺癌STAS的AUC为0.89(表3)。

表3 DECT定量参数预测肺腺癌STAS的效能
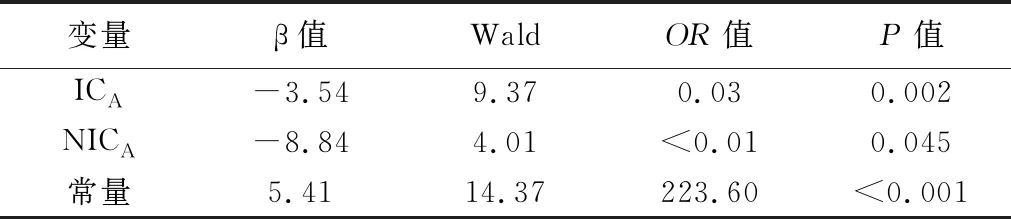
表4 二元logistic回归分析筛选实性肺腺癌STAS的独立预测因子
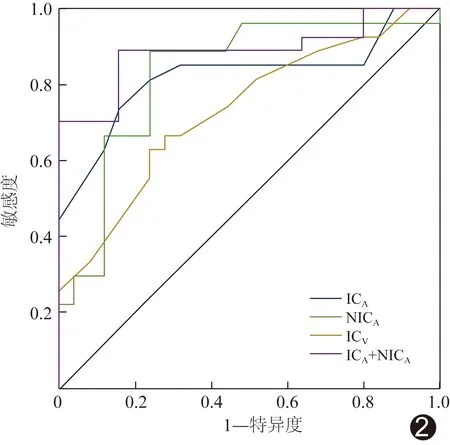
图2 DECT定量参数单独及联合预测实性肺腺癌STAS的ROC曲线
STAS可作为评估手术切除肺腺癌后患者预后的指标[13-14],STAS阳性与总体生存率及无病生存率显著降低相关,术前准确判断STAS状态有利于规划手术方案及评估预后[5];
即使是Ⅰ期肺腺癌,STAS亦与不良预后及术后复发密切相关[2,15],可能与肿瘤细胞在手术切缘之外的漂浮巢内存活有关。一项针对411例Ⅰ期肺腺癌的大型队列研究[16]发现,STAS是亚肺叶切除术后复发的重要危险因素。
术前预测肺腺癌STAS有助于临床选择外科手术治疗方案。肺叶切除术为治疗ⅠA期临床非小细胞肺癌(non-small cell lung cancer, NSCLC)的标准术式,但对于存在合并症患者,亚肺叶切除术[16](包括楔形切除术和肺段切除术)有助于尽量保留肺功能,可作为替代方案。尽管证据仍显不足,但临床对于早期NSCLC已越来越多地选择亚肺叶切除术[17-18],而肿瘤大小(以2 cm为临界值)对于术前选择亚肺叶切除术或肺叶切除术具有重要作用[17]。STAS及手术切缘距肿瘤边缘小于1 cm的亚肺叶切除是早期肺癌术后局部复发的重要危险因素[13];
而无论是否出现STAS,切缘距肿瘤边缘大于2 cm时均未见局部复发;
如影像学或术中冰冻病理提示STAS,即使肿瘤较小,亦应谨慎选择亚肺叶切除术。
实性成分占比是预测STAS的有效指标,而实性肺腺癌CT表现与STAS无明显相关[6]。本研究基于DECT分析实性肺腺癌STAS,发现STAS阳性与阴性病灶之间,CT表现差异无统计学意义,而DECT定量参数ICA、NICA及ICV差异有统计学意义,且ICA及NICA预测实性肺腺癌STAS的AUC均在0.80以上,二者均为STAS独立预测因子,其联合预测STAS的AUC达0.89,敏感度为84.00%,特异度为89.89%,提示DECT定量参数有助于预测实性肺腺癌STAS。
本组研究发现STAS阳性实性肺腺癌ICA、NICA及ICV低于STAS阴性者,提示STAS阳性病灶血供更差,病灶内部缺氧和/或酸性代谢产物积聚,肿瘤存活但缺氧亚区占比高。缺氧与更具侵袭性的肿瘤表型相关,且可致治疗抵抗。肿瘤低血流量(增强程度低)与患者生存期短相关,高血流量(增强程度高)则相反[19]。推测STAS阳性实性肺腺癌ICA、NICA及ICV较低,肿瘤供血不足,内部缺氧、坏死使肿瘤细胞更易发生STAS而致预后不佳。另外,本研究发现STAS阳性实性肺腺癌更易出现淋巴结转移及脉管侵犯,与既往研究[6]相符。肺癌淋巴结转移及侵犯脉管代表其具有高度侵袭性,而STAS是肺癌侵袭的特殊表现形式。推测高度侵袭性肺癌可能不仅存在单一侵袭模式,而是同时存在STAS及淋巴结转移和/或脉管侵犯。
综上所述,术前DECT定量参数可有效预测实性肺腺癌STAS。本研究的主要局限性:①为单中心回顾性研究,样本量小;
②实性肺腺癌出现STAS阳性概率相对较高,故仅针对单纯实性病例进行分析,未纳入纯磨玻璃或部分实性肺腺癌及肺鳞癌等,可能存在选择偏倚;
③未观察患者预后;
④未进一步针对病灶中不同肿瘤细胞存活状态亚区DECT定量参数进行分析。